伝統的な経済学では、価格「ゼロ」は低価格の1つにすぎず、ゼロ価格とゼロでない低価格に本質的な違いがあるとは考えません。一方で、近年発展の目覚ましい行動経済学では、消費者はゼロ価格を特別なものと感じ、価格がゼロになると需要が一段と増加する可能性を指摘します。このような、ゼロと非ゼロ価格の影響が本質的に異なる可能性を「ゼロ価格効果」と呼びます。
ゼロ価格効果が存在するのかどうか、子供医療費助成に伴う価格変化を用いて分析した論文が、American Economic Journal: Applied Economics に掲載されましたので、ご紹介します(共著者:重岡仁 東京大学教授)。
リアルワールドデータを用いてゼロ価格効果を示した初めての論文です。
論文は以下もしくはこちらから。
解説のPDF 版はこちら(ダウンロードできます)。
子供医療費助成の拡大
近年、市区町村による子供医療費助成が大幅に拡大してきました。これに伴い、医療費の自己負担がゼロもしくはごく少額となる場合が多くあります。論文では、これらのゼロ付近の価格変化を用いて、ゼロ価格効果を検証しています。
データは、市区町村の助成制度の詳細を自治体に確認し、個人レベルのレセプトデータ(診療報酬の請求データ)と結合し作成しました。分析対象は人口の多い6都府県(294市町村)に住む6歳から15歳の子供です。個人情報の保護には細心の注意を払い、分析データには個人を特定できる情報は含まれません。
図1は子供医療費助成を行う市区町村の割合を対象年齢別に示しています。2005年時点(図の左端)では15歳(中学卒業)まで助成する自治体はありませんでしたが、2015年には約8割に拡大しました。直近では高校卒業まで助成する自治体も増えています。

子供医療費「タダ」で医療サービスの利用が増加
図2(左図)は、子供が最低月一回外来受診する割合を、医療費助成の有無と年齢別にプロットしたものです。自己負担分がゼロの場合(▲)、30%の場合(●)と比べて外来受診が大幅に増えます。この傾向は7歳から15歳までどの年齢でも見られます。医療費月額をプロットした右図でも同様です。これらから、医療費助成により医療サービスの利用が大幅に増えることが示唆されます。

A: 最低月一回外来受診する割合
B: 外来医療費月額(単位100円)
実証分析
実証分析では、医療費助成に伴う自己負担(=価格)の変化が医療需要に及ぼす影響を推計します。推計では、自己負担がゼロの自治体に住む子供をコントロール群、医療費助成のあった自治体に住む子供を処置群とし、Difference-in-Differences(差分の差分法)の手法を用います。
推計結果
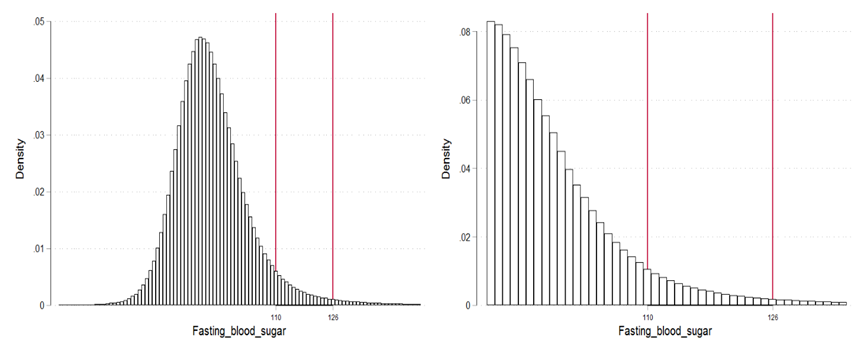
図3は推計結果を自己負担割合別に示したものです。
図の各点は、自己負担があると、月に最低一回外来受診する割合が無料の場合と比べてどの程度減少するか示したものです。*1
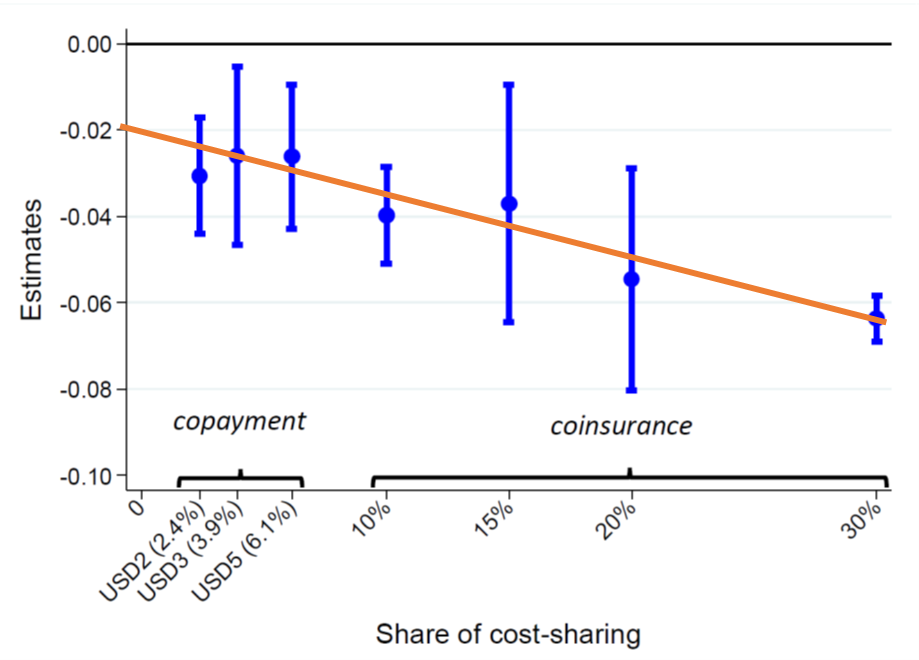
USD2、3、5 は、それぞれ一回当たり200円、300円、500円を指す
まず、図の各点が全てマイナスの値を示すことから、少額でも自己負担があると外来受診が減少することがわかります。例えば一回200円(左端の点)の場合、月に最低一回外来受診する確率が無料の場合と比べて約3.1%ポイント減少します(参考:無料の場合に月に最低一回外来受診する割合は43.9%)。
一方で、興味深いことに、一回200円の少額負担(左端の点)と、10%や15%といったより大きな自己負担の影響はさほど変わらないように見えます。このことから、自己負担のあるなしは需要に大きな影響を及ぼす一方で、自己負担の大きさの影響は比較的小さいことが示唆されます。
子供医療費タダで医療費が25%増加
推計結果を用い、子供医療費を無料とすることで医療費がどの程度増えるか試算しました。前提として、全自治体で自己負担が一回200円から無料に変更され、今回の推計値が全自治体に当てはまる、と仮定します。この場合、2015年の7~14歳の子供の数は約880万人なので、医療費の無償化でこの年齢層の外来医療費支出が年間約564億円(約11%)増加します。また、自己負担が3割から無料となった場合は、約25%の医療費増となります。
ここで注意すべきは、子供医療費を無償化する自治体は医療費の増加分の3割のみを負担し、残り7割は保険料や税金で国民(住民以外も)が広く負担することです。経済学では負の外部性と呼びますが、無償化は当該自治体以外の国民に広く負担を強いることになります。
ゼロ価格効果
ゼロ価格効果の有無の検証は、上記の推計結果を利用して行います。直感的には、まず図3のグラフの各点を滑らかな線で結び、縦軸との交点を求めます。もしその交点が原点より下にある場合、ごく小さな価格からゼロ価格になると需要が非連続的に増加することになり、ゼロ価格効果の存在を示唆します。一方で交点が原点と一致すれば、ゼロ価格効果はないと解釈されます。
論文では計量経済学の手法を用いて検証を行い、交点の値が統計的に有意にゼロと異なること、つまりゼロ価格効果が存在すること、また、ゼロ価格効果が需要を約5%押し上げること、がわかりました。
少額の自己負担はどのような医療を減らすのか?
比較的健康な子どもの頻繁な外来受診を減らす
図3は、自己負担が医療サービスの利用を減らすことを示していました。では具体的にどのような医療を減らすのでしょうか。
まず、患者の健康度に着目し分析しました。その結果、少額の自己負担は、比較的健康な子供の頻繁な外来受診を減らす一方で、健康状態の悪い子供の毎月の外来受診には影響しないことがわかりました。これらから、少額の自己負担は外来受診する患者をスクリーニングし、医療資源をより健康状態の悪い子供に配分する役割を果たしていると解釈できます。
不適切な抗生物質の使用を減らす
次に、少額の自己負担が価値の高い医療(high-value care)と価値の低い医療(low-value care)に及ぼす影響を分析しました。近年の研究では、人々は医療の価値を必ずしも正しく認識せず、結果として、価値の低い医療を過剰に利用したり、価値の高い医療を過小に利用したりする可能性(Behavioral Hazard)が指摘されています(Baicker et al. 2015)。
価値の低い医療の例としては、不適切な抗生物質の使用への影響を分析しました。医学の論文では、気管支炎や喘息の子供に対する抗生物質の使用は不適切とされます(Fleming-Dutra et al. 2016)。分析から、自己負担をゼロとせず、少額の自己負担(200円/回)を課すことで、不適切な抗生物質の使用が約18%減少することがわかりました。言い換えると、子供医療費をゼロとすることで、価値の低い医療が大幅に増えることが懸念されます。
一方で、価値の高い医療についても、価格をゼロとすることで需要が増えることがわかりました。
これらから、ゼロ価格と非ゼロ価格は、政策目標に応じて戦略的に選択すべきと考えられます。小児の予防注射など価値の高い医療については無料とするが、価値の低い医療については無料とせず、少額であっても自己負担を残す、といった価格設定の工夫が重要です。
将来の健康改善や医療費削減効果は観察されず
残された論点のひとつは、幼少期に医療費助成を通じて医療サービスを多く利用することで、将来より健康となったり医療費が削減されたりしないのか、という点です。もしそのような効果があれば、医療費助成は将来への投資と考えられるかもしれません。
分析では、中学卒業時(15歳)までに医療費助成を受ける期間が自治体によって異なることを用い、助成期間の長短がその後の健康と医療費に影響を及ぼすか検証しました。子供の健康の指標としては、Pediatric Complex Chronic Conditions (CCCs)(Feudtner et al. 2014) の有無を用いました。
分析の詳細は、Iizuka and Shigeoka (2018)をご覧ください。
図4(左図)は、15歳までの医療費無料の年数(横軸)と18 歳時点の医療費の関係を示しています。もし子供医療費助成が将来の医療費を下げるのであれば、両者には右下がりの関係が予想されますが、そのような相関は見られません。同様に、18歳時点での健康状態(右図)についても、右下がりの相関は見られません(注:指標値が低いと健康度が高いことを示す)。
これらより、今回用いたデータにおいては、医療費助成が中期的に医療費を下げたり健康を改善するエビデンスはありませんでした。この結果は、先に述べた、子供医療費助成は比較的健康な子供の外来受診を増やすが、健康状態の悪い子供の毎月の医師訪問を妨げない、という結果と整合的です。

まとめと政策への示唆
最後に分析結果と政策への示唆をまとめます。
- 「ゼロ価格効果」は存在する。ゼロ価格と非ゼロ価格は本質的に異なり、政策目標に応じて戦略的に選択すべき。
- 子供医療費の無償化は医療費を大幅に増やす(一回200円と比べ11%増、3割負担と比べ25%増)。
- 子供医療費の無償化は、比較的健康な子供の外来受診を増やす。一方で、少額の自己負担は、不健康な子供の毎月の外来受診を妨げない。
- 子供医療費の無償化により、価値の低い医療の増加が懸念される。例えば、不適切な抗生物質の利用が大幅に増加する。
- 無償化による医療費増は、保険料や税金の形で当該自治体以外に住む人々にも広く負担を強いる。
- 幼少期の医療費助成が青年期の健康増進や医療費を削減する効果は見られない
以上より、子供医療費の無償化には様々な副作用があり、予防注射等の「価値の高い医療」を除き、少なくとも一回数百円程度の利用者負担を残すべき、と考えます。
参考文献
Baicker, Katherine, Sendhil Mullainathan, and Joshua Schwartzstein. (2015) “Behavioral Hazard in Health Insurance.” Quarterly Journal of Economics 130(4): 1623–1667.
Feudtner et al. (2014) “Pediatric complex chronic conditions classification system version 2: updated for ICD-10 and complex medical technology dependence and transplantation.” BMC Pediatrics 14:199.
Fleming-Dutra et al. (2016) “Prevalence of inappropriate antibiotic prescriptions among US ambulatory care visits, 2010-2011.” JAMA 315(17): 1864–1873.
Iizuka, Toshiaki, and Hitoshi Shigeoka. (2022). "Is Zero a Special Price? Evidence from Child Health Care." American Economic Journal: Applied Economics, 14 (4): 381-410.
Iizuka, Toshiaki and Hitoshi Shigeoka. (2018). “Free for children? Patient cost-sharing and healthcare utilization.” NBER Working Paper No. 25306.
*1:「copayment」は一回当たりの定額負担、「coinsurance」は自己負担割合を示す。USD2、3、5はそれぞれ一回当たり200円、300円、500円の定額負担を表す。定額負担の自己負担割合は、外来医療費の平均値を用いて算出。